Содержание
- Травмы глаза
- Настораживающие признаки
- Удар в глаз или периорбитальную область
- Повреждения роговицы
- Свободнолежащие инородные тела
- Инородные тела, внедрившиеся в глаз
- Ранения век и глазного яблока
- Химические ожоги глаз
- Ультрафиолетовый ожог глаз («вспышка от сварки»)
- Неинфекционные глазные болезни
- Субконъюнктивальное кровоизлияние
- Катаракта
- Глаукома
- Инфекционные глазные болезни
- Блефарит
- Конъюнктивит
- Кератит
- Ячмень
- Внезапная потеря зрения при отсутствии болевого синдрома
Травмы глаза
Травмы глаза могут быть вызваны рядом причин, в том числе попаданием в него инородного тела, прямым ударом в область глаза, острыми предметами, попаданием в глаз химических веществ и термическим ожогом. При травме глаза в первую очередь необходимо подробно записать все обстоятельства ее получения, а затем тщательно осмотреть глаз.
ОСНОВНЫЕ ВОПРОСЫ, КОТОРЫЕ НЕОБХОДИМО ЗАДАТЬ ПАЦИЕНТУ
- Вы хорошо видите?
- Вы видите печатный текст пострадавшим глазом?
- Обратите внимание на то, что если пациент может спокойно открыть оба глаза и нормально читать, то, скорее всего, травма глаза несерьезная.
- Есть ли ощущение, что у Вас в глазу есть что-то, что мешает Вам открыть глаз или держать его открытым?
- Если пациент отвечает «да», а ему в глаз недавно ничего не попадало, и не было травмы глаза, то, вероятно, имеет место заболевание роговицы.
- Яркий свет причиняет Вам беспокойство?
- У Вас была травма глаза?
- Если ответ «да», спросите пациента, не занимался ли он шлифовкой, ковкой или сверлением металла, так как металлическая стружка, образующаяся при такой работе, может легко попасть в глаз.
- Вы работали с химическими веществами? Какими?
- Вы носите контактные линзы?
- Вы заметили какие-либо выделения из глаза?
Исследование глаз
- Уложите пациента так, чтобы его голова имела точку опоры и была слегка запрокинута назад.
- Убедитесь в наличии:
- хорошего освещения (лампа искусственного освещения или яркое естественное освещение);
- мощного карманного фонаря;
- увеличительного стекла (предпочтительно лупы с 8-кратным увеличением);
- мягких бумажных салфеток;
- влажных ватных тампонов или ватных палочек;
- бумажных глазных полосок, пропитанных флуоресцеином;
- обезболивающих глазных капель (0,5% раствор тетракаина гидрохлорида):
- ›› никогда не закапывайте в глаз более одной дозы анестетика;
- глазной мази с антибиотиком (1% тетрациклиновая мазь):
- ››не используйте один и тот же тюбик глазной мази для лечения более одного пациента или для проведения более одного курса лечения.
- Сравните поврежденный и здоровый глаз, используйте схематический рисунок для записи результатов.
- Проверьте, может ли пациент открыть пораженный глаз и держать его открытым.
- Проверка зрения:
- проверку зрения проводят до того момента, как в глаз был направлен яркий свет или закапаны капли;
- попросите пациента прочитать газету или книгу:
- ›› если пациент читает обычный текст с трудом, предложите ему текст с более крупным шрифтом, например, заголовок газеты или название книги;
- ›› если пациент все равно не видит текст, покажите ему два или три пальца и попросите сосчитать их;
- ›› если пациент не может сосчитать пальцы, проверьте, может ли он отличить свет от тьмы.
- Проверку размера зрачка и его реакцию на свет проводите в затемненном помещении:
- при повреждении роговицы зрачок часто имеет небольшие размеры (1–2 мм в диаметре), и может оказаться сложным увидеть его сужение как ответную реакцию на свет.
- Осмотрите склеру (белок глаза) на наличие повреждений или инородных тел:
- осторожно разведите края век пальцами и попросите пациента посмотреть вверх, вниз, влево и вправо;
- внимательно осмотрите каждый угол глаза.
- Осмотрите внутреннюю поверхность нижнего века, осторожно оттянув его вниз и попросив пациента смотреть при этом вверх.
- Осмотрите внутреннюю поверхность верхнего века на наличие повреждений или инородных тел; для этого нужно вывернуть веко:
- попросите пациента смотреть вниз, положите указательный палец руки или спичку вдоль верхнего века, в то же время крепко и осторожно зажмите ресницы между указательным и большим пальцем другой руки (рис. 5.1);
- осторожно оттяните ресницы вверх и затем, надавливая указательным пальцем или спичкой вниз, выверните веко вокруг пальца или спички;
- веко вернется в свое обычное положение, если пациент моргнет один или два раза.
- Осмотрите роговицу (прозрачная передняя часть глазного яблока, которая покрывает радужку, зрачок и переднюю камеру глаза) и окружающие участки:
- используйте лупу и направьте свет под углом к роговице, что поможет выявить любые дефекты;
- роговица должна быть прозрачной;
- следует отметить любые участки помутнения или изменения прозрачности роговицы, а также наличие инородных тел;
- окружающая склера может иметь красноватый оттенок, что указывает на возможное раздражение роговицы;
- удалите все замеченные свободнолежащие инородные тела (см. раздел ниже, Свободнолежащие инородные тела).
- Для выявления повреждений роговицы или конъюнктивы окрасьте глаз флуоресцеином:
- попросите пациента смотреть вверх и осторожно наложите полоску, пропитанную флуоресцеином, на вывернутое нижнее веко.
- попросите пациента моргнуть два раз, чтобы краситель распределился по всему глазу;
- удалите с век излишки красителя;
- участки повреждения роговицы или конъюнктивы окрасятся в зеленый цвет:
- ››отметьте все такие участки на схематическом рисунке глаза в карте пациента.
Настораживающие признаки
Следует срочно обратиться за медицинской консультацией в следующих случаях:
- если у пациента, получившего травму глаза:
- зрачок не реагирует на свет;
- зрачок расширен;
- зрачок неправильной формы;
- имеется скопление крови в нижней части радужной оболочки (окрашенная часть глазного яблока);
- если боль в глазу и его покраснение наблюдается у пациента:
- который обычно носит контактные линзы;
- у которого имеется нарушение зрения;
- которому яркий свет причиняет дискомфорт;
- который вчера получил травму глаза;
- у которого вчера в глазу было обнаружено инороднее тело;
- который ощущает, что у него в глазу что-то есть, но не помнит, чтобы ему что-то попадало в глаз.
Удар в глаз или периорбитальную область
Удар в глаз или периорбитальную область может привести к:
- полной или частичной отслойке сетчатки (самый внутренний слой глазного яблока);
- кровоизлиянию в глазное яблоко;
- перелому глазницы (перелом дна глазницы);
- перелому орбиты глаза.
Повреждение глазного яблока является наиболее распространенной травмой глаза и возникает от удара такими предметами, как, например, мяч для гольфа, чей размер сопоставим с размером глазницы. Предметы, чей размер больше, чем размер глазницы, например, кулак, как правило, не повреждают глазное яблоко. Орбита глаза очень прочная, и обычно повреждается только от ударов при автомобильных авариях или от сильных ударов, например, бейсбольной битой.
Признаки и симптомы
- Как правило (но не всегда) сразу появляется дискомфорт или чувство постороннего предмета в глазу.
- В случае перелома дна глазницы:
- боль;
- отек;
- во многих случаях нарушается движение глаза в одном из направлений, чаще всего вверх, из-за повреждения глазной мышцы при переломе.
- В случае отслойки сетчатки:
- пациент видит темное пятно, «плавающее» в поле зрения (плавающее помутнение).
- В случае перелома орбиты глаза:
- боль;
- отек;
- изменение формы орбиты;
- прощупывается «ступенька» на орбитальном крае.
✔Что делать
- Уложите больного в постель.
- Обратитесь за медицинской консультацией.
- При подозрении на отслойку сетчатки как можно скорее направьте больного к офтальмологу.
- При переломе дна глазницы больному потребуется хирургическая операция, которую лучше провести через 7–10 дней после получения травмы.
- В случае перелома орбиты, который обычно является следствием сильного удара, следует учитывать, что возможно имели место другие травмы глаза, лица или головного мозга, которые требуют срочного хирургического вмешательства.
Повреждения роговицы
Царапина или ссадина на роговице может быть вызвана:
- попавшим под веки инородным телом;
- ногтем;
- использованием старых или плохо очищенных контактных линз.
Признаки и симптомы
- Зрение может быть нормальным или нарушенным, если повреждающий фактор действовал в течение нескольких часов.
- Зрачок обычно сужен.
- Большой зрачок, который не реагирует на свет, может означать, что у больного проникающая травма глаза инородным телом.
- Скопление крови позади роговицы (заметное, если пациент находится в вертикальном положении) позволяет предположить проникающую травму.
- Зеленое окрашивание флуоресцеином может выявить участки поврежденной роговицы.
✔ Что делать
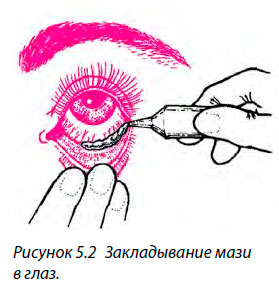
- Нанесите глазную мазь на внутреннюю поверхность нижнего века (рис. 5.2) и попросите пациента моргнуть несколько раз, чтобы мазь распределилась по глазу.
- Для облегчения боли зафиксируйте веко, закрыв глаз глазной подушечкой не более чем на 24 часа.
- На следующий день проведите повторное исследование глаза с помощью флуоресцентного красителя:
- в случае отсутствия окрашивания, прекратите лечение;
- если роговица все еще окрашивается, продолжите лечение, повторяя все процедуры через каждые 24 часа до тех пор, пока окрашивание роговицы не исчезнет, или пациента не осмотрит врач.
- Если у пациента, который носит контактные линзы, выявлено повреждение роговицы, и нет признаков инородного тела в глазу (см. раздел ниже, Свободнолежащие инородные тела), немедленно направьте пациента к врачу: контактные линзы могут являться причиной повреждений роговицы, приводящих к развитию тяжелого инфекционного процесса в ней.
✘ Чего нельзя делать
- Нельзя закапывать в глаз раствор местного анестетика для облегчения боли, вызванной повреждением роговицы.
- Нельзя использовать глазную подушечку у пациента, носящего контактные линзы.
Свободнолежащие инородные тела
✔ Что делать
- Если инородное тело находится под веком или на конъюнктиве:
- аккуратно удалите его с помощью влажного ватного тампона или влажной ватной палочки;
- окрасьте глаз флуоресцеином и отметьте на схеме глаза все окрашенные участки:
- ›› если наблюдается окрашивание, проводите такое же лечение, как и при повреждении роговицы (см. выше, Повреждения роговицы).
- Если инородное тело лежит на роговице:
- закапайте в глаз три капли анестетика и повторите процедуру три раза через каждые две минуты;
- через несколько минут попытайтесь удалить инородное тело влажным ватным тампоном;
- покажите пациента врачу как можно скорее: металлические инородные тела могут окрасить роговицу («ржавые кольца»).
- Если вам удалось удалить инородное тело, проводите такое же лечение, как и при повреждении роговицы (см. выше, Повреждения роговицы):
- до окончания действия анестетика глаз должен быть закрыт легкой повязкой (пока действует анестезия, пациент не сможет определить, есть ли в глазу другое инородное тело).
✘ Чего нельзя делать
- Нельзя пытаться удалить инородное тело острым инструментом.
- Если не получается сразу удалить инородное тело, следует отказаться от дальнейших попыток.
Инородные тела, внедрившиеся в глаз
В тех случаях, когда очень мелкие частицы металла, крошечные песчинки и им подобные инородные тела внедряются в роговицу или склеру или даже проникают в глазное яблоко, рану или инородное тело бывает очень трудно обнаружить даже с помощью флуоресцеина. Пациент может не чувствовать никакой боли. Следует заподозрить такую травму, если пациент строгал, фрезеровал, сверлил или долбил металлический предмет с помощью соответствующего инструмента либо стоял рядом с тем, кто это делал, или тер глаза после того, как в них попала грязь.
✔Что делать
- Проводите такое же лечение, как и при повреждении роговицы (см. выше, Повреждения роговицы), но:
- чаще закладывайте в глаз тетрациклиновую мазь, по крайней мере, каждые шесть часов;
- наложите на глаз глазную подушечку.
- Покажите пациента офтальмологу как можно скорее.
- Не снимайте глазную подушечку до тех пор, пока офтальмолог не осмотрит больного.
✘ Чего нельзя делать
- Нельзя пытаться самостоятельно удалить инородное тело.
- Нельзя позволять пациенту тереть глаза.
Ранения век и глазного яблока
✔ Что делать
- При порезах глазного яблока, а также в тех случаях, когда из глаза вытекает жидкость или желеобразное вещество, немедленно обратитесь за медицинской консультацией.
- Закройте пациенту веки или сведите их как можно ближе друг к другу.
- Чтобы удержать веки пострадавшего глаза в закрытом состоянии, наложите на глаз один или два слоя стерильной марли, пропитанной вазелином.
- Наложите поверх марли глазную подушечку и зафиксируйте ее с помощью скотча или лейкопластыря.
Химические ожоги глаз
✔ Что делать
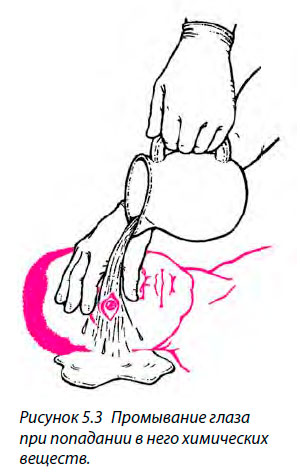
- Промойте глаз большим количеством воды. Для полного удаления химического вещества промывание должно продолжаться не менее 10 минут (рис. 5.3).
- Наложите на нижнее веко бумажную полоску, пропитанную флуоресцеином:
- в случае сильного окрашивания глаза:
- ›› заложите за веки большое количество глазной мази, чтобы предотвратить прилипание век к глазному яблоку, и наложите на глаз марлевую салфетку, пропитанную вазелином, а поверх нее — глазную подушечку;
- ›› повторяйте процедуру каждые четыре часа;
- ›› покажите пациента врачу как можно скорее;
- если окрашивание менее выражено:
- ›› закладывайте тетрациклиновую мазь каждые четыре часа и закрывайте глаз марлевой салфеткой, пропитанной вазелином, а поверх нее — глазной подушечкой;
- ›› ежедневно исследуйте глаз, используя бумажную полоску, пропитанную флуоресцеином;
- ›› после того как глаз перестает окрашиваться флуоресцеином, а остается белым, продолжайте лечение в течение 24 часов.
Ультрафиолетовый ожог глаз («вспышка от сварки»)
Ультрафиолетовое (УФ) излучение, возникающее при электросварке, может привести к ожогу поверхности незащищенных глаз.
Признаки и симптомы
- В течение 24 часов после воздействия ультрафиолетового излучения появляется ощущение песка в обоих глазах и их покраснение (редко поражается только один глаз).
- Яркий свет режет глаза.
✔ Что делать
- Тщательно исследуйте глаза на присутствие в них инородных тел.
- Окрасьте глаза флуоресцеином.
- Если поражен только один глаз, с большой долей вероятности можно исключить ультрафиолетовый ожог и заподозрить:
- инороднее тело, внедрившееся в роговицу; ИЛИ
- механическое повреждение роговицы (которое проявляется в виде зеленого окрашивания при использовании флуоресцеина).
- Для облегчения состояния больного промойте глаза холодной водой и наложите на веки холодные компрессы.
- Для уменьшения дискомфорта, вызываемого ярким светом, пациенту следует носить темные очки.
- Чтобы уменьшить ощущение песка в глазах, закладывайте тетрациклиновую глазную мазь каждые четыре часа.
- Посоветуйте пациенту избегать дальнейшего контакта с электросваркой и носить темные очки при ярком солнечном свете до полного выздоровления глаз.
Неинфекционные глазные болезни
Субконъюнктивальное кровоизлияние
Это состояние обусловлено кровотечением из мельчайших кровеносных сосудов, расположенных между конъюнктивой (прозрачной оболочкой, покрывающей глаз) и склерой (белок глаза). Оно часто возникает вследствие рвоты или напряжения.
Признаки и симптомы
- Кровь распространяется по склере, при этом вид ярко-красной крови на большей части белка глаза представляет собой драматическое зрелище.
- Больной зачастую замечает кровоизлияние утром, встав с постели, или на это ему указывают сослуживцы.
- Боль отсутствует, нет ощущения инородного тела в глазу, зрение не страдает.
✔ Что делать
Успокойте пациента: хотя такое состояние и вызывает тревогу, оно не представляет опасности для здоровья; никакого лечения не требуется, и кровоизлияние исчезнет через 1–2 недели.
Катаракта
Катаракта — это помутнение хрусталика глаза. Обычно это заболевание возникает у людей старше 60 лет, но может встречаться и у более молодых людей, которые страдают сахарным диабетом или перенесли травму глаза. Причиной развития катаракты может быть воздействие солнечного света. К факторам, способствующим ее появлению, относят диабет, курение и чрезмерное употребление алкоголя.
Признаки и симптомы
- Нарушение зрения, особенно вдаль и в ночное время;
- прогрессирование уже имеющейся близорукости;
- непереносимость яркого света;
- отсутствие боли.
✔ Что делать
- Пациент должен обратиться к врачу-офтальмологу на берегу для проведения полного обследования глаз в любое удобное время.
- Отложите хирургическое удаление катаракты — операции, которая может восстановить зрение, — до того момента, когда прогрессирующее ухудшение зрения начнет создавать больному проблемы в повседневной жизни: отсрочка не повлияет на конечный результат операции.
Глаукома
Глаукома — это болезнь, при которой повышается давление внутриглазной жидкости. В некоторых случаях глаукома развивается в результате перенесенной травмы или воспаления глаз. Существуют два основных типа глаукомы: острая закрытоугольная глаукома и первичная открытоугольная глаукома.
Острая закрытоугольная глаукома (также известная как острая застойная глаукома)
Это очень серьезное заболевание, вызванное внезапным повышением внутриглазного давления. Оно требует немедленного лечения у офтальмолога.
Признаки и симптомы
- Плохое самочувствие;
- мучительная боль, ощущаемая не в глазном яблоке, а в области лба или виска;
- тошнота и рвота, в некоторых случаях;
- покраснение глаз;
- легкое помутнение роговицы;
- зрачок не реагирует на свет;
- нарушение зрения, при котором пациент видит радужные круги вокруг источников яркого света.
✔ Что делать
- Срочно обратитесь за медицинской консультацией: может потребоваться экстренное хирургическое вмешательство для снижения внутриглазного давления и предотвращения необратимой потери зрения, которая может произойти в течение нескольких часов.
- Для облегчения зачастую мучительной боли введите 10–15 мг морфина внутримышечно, повторяя введение каждые три–четыре часа при необходимости.
Первичная открытоугольная глаукома
Этот тип глаукомы бывает частой причиной потери зрения. Он не связан с острой закрытоугольной глаукомой. Потеря зрения развивается постепенно, затрагивая сначала периферическое зрение. Симптомов мало или они полностью отсутствуют, и появляются только на очень поздней стадии заболевания. Проведение лечения требует специальной подготовки и оборудования, которое, как правило, не доступно на борту судна: лечение может быть эффективным в том случае, если оно начато до момента потери зрения.
Инфекционные глазные болезни
Глазные инфекции, наиболее часто возникающие у членов экипажа на борту судна, включают в себя блефарит (воспаление краев век), конъюнктивит (воспаление конъюнктивы), ячмень (воспаление желез краев век) и, встречающийся реже, кератит (воспаление роговицы). В некоторых регионах мира также встречается трахома.
Блефарит
Блефарит — это воспаление краев век.
Признаки и симптомы
- Покраснение и утолщение век;
- образование на веках чешуек, напоминающих перхоть;
- зуд;
- чувство жжения;
- выпадение ресниц;
- слезотечение;
- светобоязнь;
- образование по краю век мелких язвочек, в некоторых случаях.
✔ Что делать
- Рекомендуйте пациенту наносить утром и на ночь прямо на ресницы по краю век 1% тетрациклиновую глазную мазь с помощью стерильного аппликатора или просто чистыми пальцами.
- Обратитесь за медицинской консультацией: если состояние не улучшается, по прибытии в порт пациент должен обратиться к офтальмологу.
Конъюнктивит
Конъюнктивит — это воспаление конъюнктивы глаза, вызванное вирусами или, реже, бактериями. Бактериальные и вирусные конъюнктивиты очень заразны и могут быстро распространиться среди членов экипажа. Вирусный конъюнктивит передается через загрязненные пальцы, различные предметы (постельное и личное белье, дверные ручки, книги и т. п.) или через плохо простерилизованные офтальмологические инструменты.
Признаки и симптомы
- При бактериальном конъюнктивите в большинстве случаев поражается один глаз.
- При вирусном конъюнктивите в большинстве случаев поражаются оба глаза.
- Покраснение всей конъюнктивы.
- Выделения:
- более обильные и густые, как гной, — при бактериальном конъюнктивите;
- водянистые и менее обильные — при вирусном конъюнктивите.
- Слезотечение.
- Иногда отмечается умеренная боль и повышенная чувствительность к свету.
- По утрам веки часто слипаются, и открыть глаза удается только после промывания теплой водой.
✔ Что делать
- Заложите за веки тетрациклиновую глазную мазь.
- Для предотвращения распространения конъюнктивита изолируйте пациента на время болезни и предупредите остальных членов экипажа о необходимости:
- строго соблюдать правила гигиены;
- пользоваться только личными или одноразовыми полотенцами;
- чаще мыть руки.
- Пациент может вернуться к своим обязанностям только после прекращения выделений из глаз или после лечения антибиотиком как минимум в течение 24 часов.
✘ Чего нельзя делать
- Никогда не применяйте кортикостероидные препараты (такие как гидрокортизоновая мазь) для лечения воспаленных глаз.
- Не ставьте самостоятельно диагноз конъюнктивита, если пациент:
- может спокойно носить контактные линзы; ИЛИ
- имеет нарушение зрения; ИЛИ
- недавно перенес травму глаза; ИЛИ
- у него в глазу инородное тело;
- в этих случаях срочно обратитесь за медицинской консультацией.
Кератит
Кератит — это воспалительное заболевание, поражающее роговицу. Это более серьезное заболевание, чем конъюнктивит, поскольку образование рубцов на роговице может привести к резкому снижению зрения. Кератит может быть обусловлен первичными или вторичными бактериальными или вирусными инфекциями.
Признаки и симптомы
- Во многих случаях, колющая боль различной интенсивности (от умеренной до сильной);
- покраснение глаз;
- избыточное слезотечение из глаз;
- конъюнктивальные выделения;
- затуманенность зрения.
✔ Что делать
- Обратиться за медицинской консультацией.
✘ Чего нельзя делать
- Никогда не применяйте кортикостероидные препараты (такие как гидрокортизоновая мазь) для лечения кератита без контроля со стороны врача-офтальмолога.
Ячмень
Ячмень — это воспаление век, вызванное бактериями, чаще всего золотистым стафилококком (Staphylococcus aureus). Инфекция может локализоваться в железе на внутренней поверхности века или вокруг ресниц.
Признаки и симптомы
- Красная болезненная припухлость на веке.
- Во многих случаях на веке виден пузырек с гноем.
✔ Что делать
- Наносить мазь с антибиотиком четыре раза в день в течение семи дней.
- Если в течение одного или двух дней улучшения не наблюдается, пациент должен обратиться к врачу в следующем порту захода.
Внезапная потеря зрения при отсутствии болевого синдрома
Такое расстройство чаще возникает в связи с нарушением кровоснабжения сетчатки глаза или головного мозга, нежели в результате болезни глаз. Оно может быть проявлением преходящего нарушения мозгового кровообращения (см. Главу - Паралич, неадекватное поведение, потеря сознания), которое обычно длится от нескольких секунд до нескольких минут.
✔ Что делать
- Давайте больному по 150 мг аспирина (половина стандартной таблетки) в сутки.
- Больной должен обратиться к врачу в ближайшем порту, где есть хорошо оснащенное медицинское учреждение.
Литература
Международное руководство по судовой медицине - Всемирная Организация Здравоохранения [2014]


